Vitamina D
Che cos'è la vitamina D?
La vitamina D appartiene al gruppo delle vitamine liposolubili e può formarsi all'interno del nostro organismo tramite l'esposizione della pelle alla luce solare, oppure, può essere introdotta tramite la dieta con alimenti che ne possono essere fonte.
La prima funzione attribuita alla vitamina D fu associata al rachitismo. Infatti, nel 1634, fu riportato che l'olio di fegato di merluzzo curava il rachitismo.
Più tardi, nel 1822, fu evidenziata la relazione tra rachitismo e esposizione alla luce solare. Alla fine del Prima Guerra Mondiale, quando il rachitismo era un problema di grande entità, un gruppo di ricercatori Britannici, concluse che il sole e l'olio di fegato di merluzzo curavano il rachitismo. Solo nel 1922, McCollum e collaboratori coniarono il termine vitamina D, suggerendo l'esistenza di una vitamina che promuoveva il deposito del calcio.
Assorbimento e metabolismo della vitamina D
La vitamina D è presente in pochi alimenti (oli di pesce, tuorlo dell'uovo, fegato, nei funghi shitake) quindi la sintesi tramite l'epidermide e i raggi ultravioletti (UV-B) rimane il modo migliore per ottenere la vitamina.
La piccola frazione che viene dalla dieta viene assorbita tramite incorporazione nelle micelle miste che si formano dalla combinazione dei Sali biliari e dai prodotti dell'idrolisi dei lipidi, che vengono poi assorbiti tramite diffusione passiva e trasportati dai chilomicroni attraverso i vasi linfatici.
Si ricorda che il colecalciferolo (vitamina D3) deriva dalle fonti animali e l'ergocalciferolo (vitamina D2) dalle piante.
Il precursore nelle cellule dell'epidermide è il 7-deidrocolesterolo (possiede come precursore il colesterolo) che, tramite l'esposizione alla luce ultravioletta, isomerizza in colecalciferolo (vitamina D3).
Sia la vitamina D2 che la vitamina D3 sono biologicamente inattive, per renderle attive, subiscono una conversione enzimatica nella forma attiva. In particolare, il primo passaggio prevede un idrossilazione in posizione 25 operata nel fegato ottenendo il 25(OH)D (calcidiolo), che è la forma circolate con l'emivita maggiore (2/3 settimane).
Successivamente, è convertita tramite una successiva idrossilazione in posizione 1, operata nel rene, in 1,25(OH)2D (calcitriolo), con un'emivita di 4/6 ore.
Questo processo è promosso dal paratormone (PTH) ed altri mediatori, come l'ipofosfatemia e l'ormone della crescita (GH).
L'idrossilazione in posizione 25, può avvenire anche in siti non renali, quali i macrofagi, osteoblasti, i linfonodi, la placenta, nel colon, nel seno e nei cheratonociti, evidenziando un possibile ruolo autacrino-paracrino della 1,25(OH)2D.
Ruolo biologico
La vitamina D stimola l'assorbimento intestinale del calcio del fosfato, il riassorbimento a livello renale del calcio, i processi di mineralizzazione dell'osso e la differenziazione di alcuni tipi di cellule.
L'1,25(OH)2D, la forma attiva della vitamina, può essere considerata un ormone. I meccanismi che ne regolano la biointesi e l'attività sono molto simili a quelli degli ormoni steroidei.
L'1,25(OH)2D interagisce con i recettori nucleari specifica (VDR) nelle cellule bersaglio. Il complesso 1,25(OH)2D-recettore induce la biosintesi di proteine di trasporto del calcio.
Le proteine di trasporto del calcio indipendenti dalla vitamina D sono presenti in numerosi distretti corporei tra cui l'intestino, i reni e lo scheletro.
L'omeostasi del calcio e quella del fosfato sono sottoposte a meccanismi di controllo ormonale. Un ruolo importante è rivestito da due ormoni di natura proteica: il paratormone (PTH) e la calcitonina.
Le funzioni di questi due ormoni sono sintetizzate di seguito:
PTH: sintetizzato dalle ghiandole paratiroidi, esercita la sua azione a livello del tubulo renale e dell'osso. A livello del tubulo, inibisce il riassorbimento dei fosfati e favorisce quello del calcio, mentre a livello osseo promuove il rilascio di calcio al sangue.
Inoltre, come già accennato sopra, stimola la produzione di 1,25(OH)2D anche se pare il suo effetto non sia diretto ma, bensì, mediato dall'aumento dalla perdita di fosfati tramite le urine.
Calcitonina: sintetizzata in cellule specializzate della tiroide, ma anche nelle paratiroidi. Possiede un effetto opposto a quello PTH. Riduce la concentrazione plasmatica del calcio, aumentandone la deposizione ossea e l'eliminazione urinaria.
Negli ultimi decenni, è stato evidenziato che l'1,25(OH)2D è coinvolta nella regolazione dei processi di proliferazione e differenziazione cellulare. Infatti, pare stimolare la differenziazione degli osteoclasti nell'osso e dei cheratinociti nell'epidermide. La vitamina D esplica inoltre un'azione antiproliferativa in diversi tessuti, tra cui l'epidermide e le cellule tumorali in coltura.
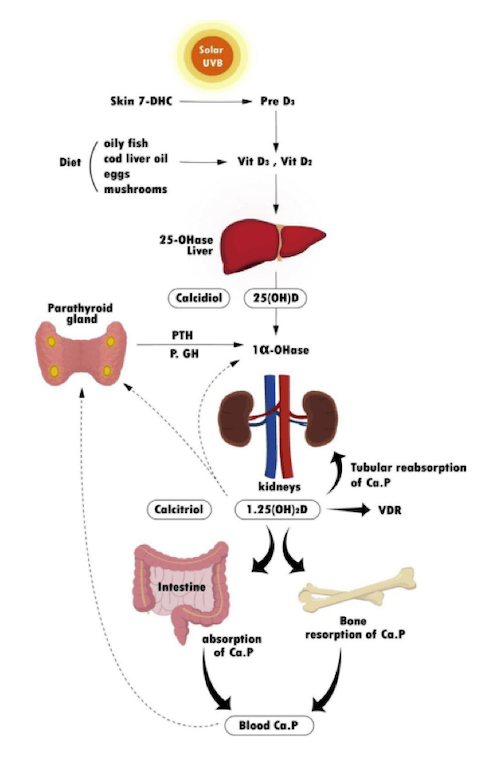
Fig. 1 Metabolismo e funzione della vitamina D. Diagramma di flusso del metabolismo della vitamina D. Le linee piene dimostrano l'effetto diretto dei suoi prodotti le linee tratteggiate, invece, il feedback-negativo del calcio plasmatico o dell'1,25(OH)2D (Ca: calcio; 7-DHC: 7-deidrocolesterolo; GH: ormone della crescita; 1α-OHase: 1- alfa-idrossilasi; 25-OHase: 25-idrossilasi; P: fosfato, PTH: ormone paratormone; VDR: recettore della vitamina D; Vit: vitamina). Immgine presa da (Chang, 2019).
Valutazione dello stato di nutrizione
Lo stato di nutrizione della vitamina D viene valutato dosando i livelli plasmatici della 25(OH)D che normalmente sono compresi tra 10 e 40 ng/L.
Carenza e tossicità
Livelli plasmatici di 25(OH)D (calcidiolo) inferiori a 5 ng/L determinano la comparsa di sintomi carenziali. I segni precoci di carenza di vitamina D sono riduzione della concentrazione sierica di calcio e di fosforo, ipeparatiroidismo secondario e aumento della fosfatasi alcalina nel siero.
Segni più tardivi sono inadeguata mineralizzazione dello scheletro (rachitismo nel bambino e ostemalacia nell'adulto), debolezza muscolare, dolori e deformazione delle ossa.
Livelli di 25(OH)D superiori a 100 ng/L determinano la comparsa di segni di intossicazione (nausea, vomito, diarrea, ipercalcemia, ipercalciuria, nefrocalcinosi e calcificazione dei tessuti molli).
Link correlati:
Che cos'è la vitamina B1?
Studia con noi